中国科学家找到治疗艾滋病和白血病新方法!
近日,一项刊登在国际杂志The New England Journal of Medicine上的研究报告中,来自北京大学-清华大学生命科学联合中心邓宏魁研究组、解放军总医院第五医学中心陈虎研究组及首都医科大学附属北京佑安医院吴昊研究组的研究人员通过联合研究发表了题为“CRISPR-Edited Stem Cells in a Patient with HIV and Acute Lymphocytic Leukemia”(利用CRISPR基因编辑的成体造血干细胞在患有艾滋病合并急性淋巴细胞白血病患者中的长期重建)的研究论文,这项研究成果标志着世界上首例通过基因编辑干细胞治疗艾滋病和白血病患者的案例由我国科学家成功完成了!
CCR5修饰的HSPCs的移植
图片来源:Lei Xu et al. N Engl J Med 2019 DOI:10.1056/NEJMoa1817426
我们都知道,如今CRISPR-Cas9基因编辑工具对哺乳动物细胞的基因组进行编辑已经被广泛使用了,该技术展现出了潜在的临床使用前途,而且目前研究人员已经开始利用该技术来探寻基于CRISPR的疗法治疗人类疾病的安全性和可行性。CCR5是HIV-1感染人体的一个保护性靶点,CCR5缺失的血细胞常常对HIV-1的感染有很大的抵抗力;有研究表明,当将携带天然CCR5突变的造血干细胞和祖细胞(HSPCs,hematopoietic stem and progenitor cells,造血干祖细胞)进行同种异体移植后(allogeneic transplantation)就能长期根除HIV-1,因为CCR5是HIV进入机体的关键共受体,这些事例或许就增加了一种可能性,即移植携带人工破坏CCR5的细胞或能作为一种新方法来制造对HIV-1感染耐受的细胞。
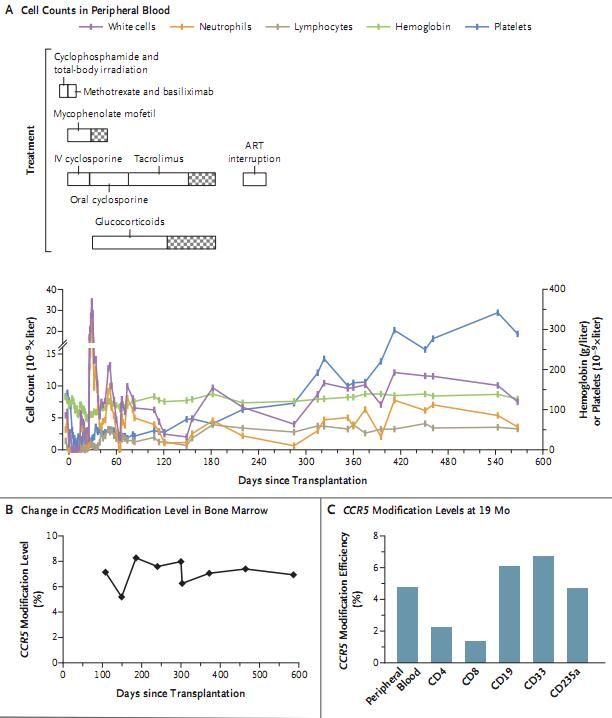
此前研究中,研究人员建立了一种无病毒的CRISPR基因编辑系统,其能产生CCR5被破坏的人类HSPCs,效率能达到27%;在动物模型中,这些CCR5修饰的HSPCs能产生一种对HIV-1感染耐受的强大免疫系统;这项研究中,研究人员将CRISPR编辑的CCR5被剔除的造血干祖细胞(HSPCs)移植到HIV-1感染且患有急性淋巴细胞白血病(ALL)的患者中,研究者发现,患者的ALL能够得到完全缓解(完全供体嵌合),而且携带CCR5被剔除的供体细胞能在患者体内存活长达19个月以上,同时患者并未出现于基因编辑相关的不良反应。在患者抗逆转录病毒治疗中断期间,携带CCR5被剔除的CD4+ T细胞的比例略有增加,尽管研究人员实现了CRISPR编辑的HSPCs的成功和长期移植,但淋巴细胞中CCR5被破坏的比例仅有5%左右,这还需要研究人员后期进一步深入研究。
2017年邓宏魁课题组对该技术体系进行了优化,同时致力于该技术的临床应用,目前已经通过原解放军第307医院伦理委员会审批,在ClinicalTrials.gov网站上进行了临床研究注册(NCT03164135)。这项研究中的患者分别在2016年5月14和5月16倍诊断为HIV-AIDS和ALL(T细胞型),患者体内病毒载量为8.5*106拷贝/毫升,CD4+ 细胞计数结果为528*106/升,患者随机使用抗逆转录病毒药物进行治疗,即每天300 mg拉米夫定、300 mg的替诺福韦、每天两次洛匹那韦-利托那韦(400mg洛匹那韦和100mg利托那韦),治疗1年后患者体内的HIV-1感染能得到有效控制,且血清中检测不到病毒RNA的存在(即小于40拷贝/毫升);患者同时还接受了6个疗程的ALL标准化疗,化疗使得患者的症状得到了完全缓解,通过流式细胞技术进行检测后,患者在化疗第5个第6个疗程之前的微小残留病(minimal residual disease)分别为3.10%和0.04%,6个疗程后微小残留病检测不到了(小于0.01%)。供体为一名33岁来自中国骨髓捐献计划中的男性捐献者,其携带有未突变的CCCR5基因,其与受体具有完全匹配的HLA(组织相容性抗原),2017年9月。患者接受了异体造血干祖细胞移植。
这项研究中,研究人员报道了利用CRISPR-Cas9基因编辑的CCR5突变的HSPCs成功对感染HIV-1合并ALL的患者进行同种异体移植的案例,供体细胞完全嵌合,移植HSPCs后患者的ALL在19个月内能够保持完全缓解的状态,在此期间,经过修饰的CCR5基因能够持续存在,在骨髓细胞中CCR5突变的范围为5.20%-8.28%,研究结果证明了研究者能够实现CRISPR编辑的同种异体HSPCs的长期移植,然而移植后受体的反应效率或许还不足以达到治愈HIV-1感染的目标。
在研究者19个月的随访观察中,他们发现,CRISPR介导的CCR5剔除效率在骨髓样本中为5.20%-8.28%,同时研究者在多个造血谱系细胞中观察到了CRISPR介导的CCR5剔除的状况,这就表明CCR5剔除/突变的HSPCs能长期移植到患者机体中并发挥相应的作用。尤其是,患者机体中的CD4+ T细胞和CCR5突变体能够持续产生并不断释放到患者的外周血中,而外周血中的CD4+ T细胞的数量也会在患者移植后6个月内逐渐恢复到正常水平,同时患者接受HIV-1感染的治疗还能为其提供机会性的保护。
本文研究的重要一点在于研究者能够评估CRISPR-Cas9介导的基因疗法的临床安全性,此前基于HSPC的基因疗法并没有那么有效,原因在于外源性DNA会随机整合到宿主基因组中,有时候甚至会引发急性免疫反应或肿瘤的发生。这项研究中,研究者通过非病毒转染的方式来引入Cas9核糖核蛋白,从而就能有效避免外源性DNA的引入及Cas9在靶细胞中的长期存在,这或许就是导致意外脱靶突变的潜在因素。利用高通量全基因组测序的方法,研究人员分析了患者移植前的样品和移植后15周、12个月及19个月的样品,结果并未检测到任何单核苷酸的突变、大型片段的缺失及与CRISPR修饰相关的染色体重排等;此外,研究者也并未观察到与基因编辑相关的负面事件。基因编辑和脱靶效应所带来的临床不良事件往往能为基因编辑方法的安全性提供初步支持,然而,目前低效率靶向作用CCR5或许限制了脱靶基因编辑分析的深度;因此,研究人员有必要在更高的基因靶向作用下,进一步分析CRISPR-Cas9介导的HSPCs中CCR5突变的安全性和效率。
在患者移植HSPCs后7个月中断了抗逆转录病毒治疗,在中断两周后研究者观察到患者机体中CCR5缺失的比率有所增加;在患者机体基因编辑效率降低可能是因为CD34缺失的细胞中共融合HSPCs的竞争性移植以及供体T细胞的持久性,为了进一步阐明CCR5突变的HSPCs抵御HIV-1的效率,研究人员非常有必要增加CRISPR-Cas9基因编辑系统的效率以及改善移植方案。
最近有研究表明,CCR5-Δ32突变的纯合性往往与患者的预期寿命下降有关,这或许就凸显了CCR5突变在个体水平下的潜在有害效应;然而,与控制HIV感染的其它基因编辑策略不同的是,HIV感染患者机体造血系统中CCR5的剔除/突变并不会改变非造血组织中基因的表达。
总而言之,中国科学家的这项最新研究描述了同种异体干细胞移植后CCR5 CRISPR基因编辑的CD34+细胞的长期移植状况,其对循环骨髓细胞基因组的基因干扰比率不到8%,而且并不存在基因编辑的脱靶效应。这项长达多年的工作目前已经初步证实了基因编辑造血干细胞在临床应用中的可行性与安全性,未来将会促进和推动该技术的临床应用。未来研究人员将会继续深入研究通过各种方法来优化基因编辑造血干细胞移植方案,从而降低脱靶率,实现100%的CCR5的敲除效率。
参考资料:
Lei Xu, M.D., Ph.D., Jun Wang, M.D., Ph.D., Yulin Liu, B.S., et al. CRISPR-Edited Stem Cells in a Patient with HIV and Acute Lymphocytic Leukemia, N Engl J Med 2019; 381:1240-1247 doi:10.1056/NEJMoa1817426
本文来源自生物谷



